Papiloma - Gerybinis odos naviko susidarymas ir virusinės etiologijos membranos gleivinės. Jis pasireiškia papilla ant siauros bazės (kojos), minkštos ar tankios konsistencijos, nuo šviesios iki tamsiai rudos spalvos. Papilomų lokalizavimas ant odos sukelia kosmetinio defekto susidarymą gerklų sutrikusioje kvėpavime, balsu, ant vidinių organų gleivinės - opų ir kraujavimo. Ligos recidyvai yra įmanomi, didžiausia komplikacija yra piktybinė degeneracija. Papilio pašalinimą galima atlikti atliekant elektrokoaguliaciją, kriodestravimą, chirurginį eksciziją, radijo bangų metodą ar lazerio ekspoziciją.
Bendroji informacija
Papilomos - Tai liga, veikianti epitelio ląsteles ir odą. Papilomų priežastis yra žmogaus papilomos virusas, priklausantis Papoviridae šeimai, papilomos viruso grupei. Tarp ŽPV išsiskiria virusai, turintys didelę ir mažą onkogeninę riziką. Onkogeniškumo papilomos paaiškinamos viruso gebėjimu integruoti jo DNR į žmogaus ląstelių genomą.
Žmogaus papilomos viruso infekcijos mechanizmas
Kartą žmogaus kūne, pradiniame etape, ŽPV veikia bazines epitelio ląsteles. Mikrotrauma, įtrūkimai, įtrūkimai ir kitos odos pažeidimai prisideda prie Papilomos viruso įsiskverbimo į organizmą. Ilgą laiką virusas gali daugintis daugiausia, o ne pasireikšti kliniškai (lėtinis vežimas). Jei virusas sklinda odos paviršiniuose sluoksniuose, laikui bėgant, net ir sergant lėtiniu papilomos viruso vežimu, stebima ląstelių hiperplazija.
Kadangi žmogaus papilomos virusas yra įterptas išorinėje aplinkoje, infekcija atsiranda tiesioginiais kontaktais. Priverstiniai seksualiniai ryšiai sukelia infekciją; Rūkymas, nėštumas, endometriozė, vitamino trūkumas, imunodeficitai yra predisponuojantys veiksniai, todėl infekcija įvyksta sąveikaujant su virusu. Infekcijos rizika padidėja, kai dažniausiai kontaktai su nuoga žmogaus oda, pavyzdžiui, masažu.
Klinikinės papilomų apraiškos
Papiloma yra odos ar gleivinės neoplazma ir atrodo kaip papiliarinė augimas, išsikišęs virš aplinkinio audinio. Papilomos yra lokalizuotos ant odos, gleivinės, kirkšnies regione ir lytiniuose organuose, kai kuriais atvejais papilomos randamos inkstų dubens ir ant šlapimtakių gleivinės.
Kadangi papilomą sudaro jungiamasis audinys, padengtas oda ir jame yra kraujagyslių, kraujavimas yra įmanomas traumos metu. Neoplazma auga aukštyn išsibarsčiusiomis papiliais įvairiomis kryptimis ir atrodo kaip žiediniai kopūstai.
Odos oda gali nesikeisti, tačiau daugeliu atvejų papilomos yra nuo baltos iki nešvarios rudos spalvos. Mėgstamiausia lokalizacija - šepetėlių ir rankų oda. Pacientams, sergantiems imunodeficite, papilomatozė yra plačiai paplitusi. Pirminiai odos pokyčiai pradeda atsirasti praėjus 1–6 mėnesiams po infekcijos. Viruso koncentracija paveiktose vietose pasiekia maksimalų 6 -ąjį mėnesį nuo infekcijos momento, būtent šis laikotarpis yra užkrečiamas.
Priklausomai nuo viruso tipo, klinikinės papilomų apraiškos yra kintamos. Taigi, vulgarios papilomos atrodo kieto guzos pavidalu, kurio skersmuo yra 1 mm su grubiu keratinizuojančiu paviršiumi. Vulgarios papilomos yra linkusios į susijungimą, todėl dažnai daro įtaką reikšmingoms odos sritims. Paprastos (vulgarios) papilomos yra lokalizuotos visur, tačiau dažniau jas daro įtaką pirštų oda ir delnų gale. Vaikams, ypač jauniems žmonėms, įtakos turi papilomos, taip yra dėl fiziologinių savybių, nes vaikai šliaužia be drabužių. Paprastai vulgarios papilomos yra grupėse, tačiau ilgą laiką egzistuoja vienas elementas keletą metų. Imunodeficito sąlygos ir bendrosios ligos prisideda prie proceso plitimo, izoliuotais atvejais vulgaria papiloma yra piktybinė.
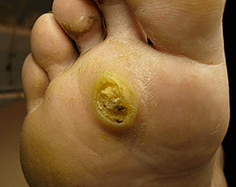
Priežastiniai papilomų agentai yra PAPC 1.2.4. Praėjus keliems mėnesiams po infekcijos ant pado odos, atsiranda nedidelis puikus guzas, kuriame yra visi įprastos papilomos požymiai ir jį supa išsikišęs ratlankis. Kai kuriais atvejais mažų dydžių dukterinės įmonės atsiranda aplink vieną papilomą, kuri išoriškai primena burbulus. Tada diagnozuojama mozaikinė papilomatozė.
Papilomos ant padų dažnai būna skausmingos, ypač einant. Maždaug 30% atvejų jie yra savarankiški, dažniau stebimi savarankiškai. Jie dažnai painiojami su varnomis, kurios tarp pirštų atsiranda ilgalaikiu suspaudimu. Tačiau karnai, skirtingai nei papilomos, turi lygų paviršių ir išlaiko odos modelį.
Plokščiosios papilomos priežastiniai agentai yra ŽPV 3.10. Šios nepakitusios odos spalvos papilomos ir atrodo lygių plokščiausių kūgių pavidalu, kartais gali būti gelsvas arba šiek tiek rausvas atspalvis, dažniau suapvalintas. Taip pat randamos daugialypės papilomos. Neoplazmos sukelia skausmą, niežėjimą, paveikta sritis yra hipereminė.
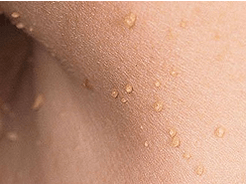
Filminės papilomos diagnozuojamos pusei tų, kurie ant odos viršijo neoplazmus vyresnius nei 50 metų, jie taip pat vadinami acrochordais. Jie yra lokalizuoti ant odos aplink akis, kirkšnyje, ašies ertmėse ir ant kaklo. Pirma, atsiranda mažo dydžio gelsvas atspalvis, kuris dar labiau padidėja ir palaipsniui virsta tankiu pailgų elastinių formacijų dydžiu iki 5–6 mm. Jei akrochordai yra lokalizuoti tose vietose, kur įmanoma trauma, jie tampa uždegami ir įskaudinti. Kino papilomos nėra linkusios į spontanišką dingimą. Pacientams, kuriems diagnozuotos srieginės papilomos, tiesiosios žarnos polipai dažnai stebimi.
ŽPV 13, 32 sukelia vietinę epitelio hiperplaziją, kuriai būdinga išvaizda ant burnos gleivinės ir ant mažų papiliarinių neoplazmų, kurie šiek tiek pakyla virš odos ir yra linkusios į suliejimą, raudonos spalvos.
Viena iš papilomų retai rasta yra Lewandovsky-Lutz (Warty Epidermodisphelia) papilomos. Dažniausiai vaikai ir paaugliai serga. Kartais karpos epidermodisplazija yra šeimos charakteris. Tai kliniškai atrodo kaip keli raudonai rudos spalvos dėmėtos papilomos ant rankų ir kojų. Jei papilomos yra odos vietose, kurios yra labiausiai jautrios ultravioletinėms spinduliuotėms, tada 30% atvejų jos yra piktybinės ir atgimusios į piktybinius navikus, sudygusius į kaimyninius audinius.
ŽPV, kurie yra smailių kondilų patogenai, gali kilti su maža, vidutine ir didele onkologinės degeneracijos rizika, todėl diagnozuojant aštrius kondekcijosus, visada reikia atlikti PGR tyrimą. Inkubacijos laikotarpis yra nuo kelių savaičių iki kelių mėnesių. Kadangi kai kuriais atvejais pokyčiai yra minimalūs, šios papilomos liko nepastebėtos. Pagrindinis perdavimo kelias yra seksualinis. Rizikos grupėje yra žmonės, turintys imunodeficito ir dažnai besikeičiančius seksualinius partnerius. Išoriškai jie atrodo kaip rožiniai ar šviesiai pilkai pigmentuoti smailios kojos augimai.
Daugeliu atvejų pastebimi skausmai, deginimas, niežėjimas, dirginimas, kai liečiant ir trintis su apatiniais drabužiais, dažnai sužalojami ir kraujuojami. Jie yra lokalizuojami makšties išvakarėse, mažoje labia, rečiau aštrios condylomos randamos makštyje ir gimdos kaklelyje. Vyrams įtakos turi šlaplės skylė. Žalos zona priklauso nuo seksualinio elgesio tokiu būdu, žmonėms, praktikuojantiems analinius kontaktus, smailios condylomos yra tarpvietėje ir perianalinėje zonoje. Kai kuriais atvejais smailios kondilomos diagnozuojamos burnos gleivinės ir ant raudonosios lūpų sienos, kuri vėl susijusi su seksualinio aktyvumo savybėmis.
Nepilnamečiai gerklų papilomos retai įrašomos, juos sukelia ŽPV 6.11; Didžioji dalis vaikų iki penkerių metų serga. Infekcija atsiranda gimdymo metu, kai moteryje dirbanti moteris turi papilomos makštyje ir vaikas, eidama pro gimimo kanalą, prieš per anksti kvėpuoja. Ligai būdingi papiliariniai augalai vokaliniuose pluoštuose, o tai sukelia oro cirkuliacijos ir kalbos sutrikimų sunkumus.
Papilomų diagnozė
Papilomų diagnozę atlieka dermatologas arba venereologas. Dėl daugybės viruso rūšių jis turi savo savybes. Tikslią diagnozę galima atlikti atsižvelgiant į vizualinį patikrinimą tik klasikiniais smailiais karpų atveju, tačiau tai nepateikia tikslios informacijos apie viruso tipą ir jo onkogeniškumą. Todėl, kai įtariama neoplazmų papilomatiniu pobūdžiu, jie naudojasi viruso DNR PGR diagnostika.
PGR diagnostika leidžia ne tik patvirtinti žmogaus papilomos viruso buvimą organizme ir nustatyti jo tipą, bet ir diagnozuoti, kiek virusų yra organizme analizės metu. Tai turi diagnostinę vertę, nes, žinodami viruso kiekio ir jo tipo procentą, galite nustatyti apytikslį infekcijos laikotarpius ir nustatyti kontaktinius asmenis, kad ištirtumėte ir paskirtumėte prevencinę terapiją. PGR diagnostika taip pat suteikia informacijos apie tai, ar papilomos turi lėtinę eigą, ar jos yra tuo pat metu sumažėjęs imunitetas. Tokių duomenų dėka gali būti paskirta tinkama terapija.
Jei vienintelis gydymo metodas yra papilomų pašalinimas, tada, lygiagrečiai su operacija, citologiniams tyrimams atliekama biopsija. Histologinis papilomų audinio tyrimas duoda tikslesnius rezultatus, nes tyrimas taikomas kaip ląstelės, taigi teisinga jų sluoksnių vieta ir audinio struktūrinės savybės. Tai suteikia patikimų rezultatų apie organizmo pokyčių laipsnį ir piktybinio navikų tikimybę, nes ilgalaikės ir ne -unequal papilomos dažniau sukelia vėžį nei aptiktas HPV, turintis aukštą oncoris laipsnį.
Paprastai PGR diagnostika yra patikrinta pobūdyje ir, jei analizė patvirtina viruso buvimą, atliekamas papildomas tyrimas.
Papilomos gydymas
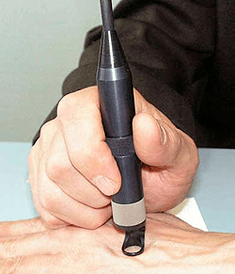
Papilomų gydymo režimas kiekvienu atveju pasirenkamas atskirai. Jei diagnozės metu nustatomas ŽPV, tačiau klinikinių apraiškų dar nėra, tada prevencinė terapija skiriama citostatikais. Jis yra gana efektyvus ir leidžia keletą metų „ištremti“ virusą. Pacientams, kurie yra ŽPV nešiotojai, rekomenduojama periodiškai atlikti PGR tyrimą ir naudoti barjerines kontracepcijos priemones, kad būtų pavojus žmogaus papilomos infekcijai su savo partneriu.
Inozinas Pranobex yra vaistas, skirtas gydyti antivirusinių vaistų grupę papilomų gydymą, kuris slopina virusų reprodukciją. Tai yra viena iš labiausiai pageidaujamų, nes turi imunomoduliacines savybes. Naudojimo indikacijos yra diagnozuojamos papilomos su kitomis virusinių infekcijų, tokių kaip citomegalovirusinės infekcijos, tymai ir kiaulytės, derinys. Dėl herpeso viruso, lėtinio viruso hepatito ir imunodeficito taip pat reikia, kad izoprinrinozinas būtų įtrauktas į gydymo schemą. Kadangi papilomos terapija yra ilga, „Papillo Pranobex“ reikia vartoti tik prižiūrint gydytojui, nes būtina kontroliuoti laboratorinius rodiklius. Imunomoduliatorių ir vitaminų kursų naudojimas visiems pacientams, sergantiems ŽPV, parodytas.
Jei ant odos ir gleivinių yra ŽPV apraiškų, tada, atsižvelgiant į lokalizaciją ir simptomus, naudojasi papilomų verksmu, elektrokoaguliacija ar papilio lazerio pašalinimu. Galima naudoti dar vieną modernų chirurginio gydymo metodą -papilomų su radijo bangomis. Jei „Papilla“ turi piktybinių navikų požymius, tada ekscizija atliekama su paveiktos srities skalpeliu, gaudant sveikus audinius.
Reikėtų nepamiršti, kad pašalinus papilomas, visiškai neatsiranda, nes šiandien nėra vaistų, kurie būtų išsamūs ŽPV. Todėl pacientams, kuriems anksčiau diagnozuotos papilomos, reikia periodiškai ištirti ir atlikti antivirusinio gydymo kursus.
Kadangi ŽPV daugiausia perduodamas seksualiai, vienintelė papilomų prevencija yra kliūčių kontracepcijos metodas. Planuojant nėštumą, būtina diagnozuoti ir, prireikus, tada gydyti virusą, kad būtų sumažinta vaiko infekcijos tikimybė gimdant ir pirmaisiais gyvenimo metais.



















